Bob Geho hat eine besondere Mission als CEO des in Cleveland ansässigen Startups Diasome. Er lebt selbst mit Typ-1-Diabetes und glaubt leidenschaftlich, dass sein Unternehmen dafür sorgen kann, dass injiziertes Insulin im Körper von Menschen mit Diabetes besser funktioniert.
Bob verfügt über 25 Jahre Erfahrung in der Entwicklung von Diabetes-Medikamenten, einschließlich der Beteiligung und Führung bei der Durchführung von mehr als 20 klinischen Studien am Menschen zu verbesserten Insulintherapien. Als Mitbegründer und CEO von Diasome ist er verantwortlich für die Abstimmung von Technologie-, Klinik- und Geschäftsteams in Diasomes Arbeit, um die erste zugelassene leberbezogene Insulintherapie zu erreichen.
Heute tritt er DiabetesMine bei, um uns alles darüber zu erzählen…
Insulin dahin bringen, wo es hingehört, von Bob Geho

Stellen Sie sich eine belebte Kreuzung in einer typischen Stadt vor. An gegenüberliegenden Ecken befinden sich Tankstellen, die beide Kraftstoff für Autos liefern. Gleiches Benzin, gleiche Zapfsäulen. An einer der Stationen halten die Fahrer an, öffnen die Deckel ihrer Benzintanks und setzen die Düse ein, um ihre Autos mit Benzin zu füllen. Es ist gewöhnlich, routinemäßig, sehr sicher und keine große Sache.
Bei der anderen Station ist es jedoch eine ganz andere Szene. Die Leute ziehen immer noch ihre Autos hinein und nehmen die Düse immer noch aus der Pumpe, aber anstatt den Deckel zum Benzintank des Autos zu öffnen, sprühen sie ihr gesamtes Auto direkt aus der Pumpendüse mit Benzin.
"Warten Sie eine Minute!" jemand sagt. „Was in aller Welt ist hier los? Warum sprühen all diese Leute Benzin auf ihre Autos und füllen das Benzin nicht einfach wie alle anderen in den Tank? “
„Oh“, sagt jemand anderes, „diese Fahrer haben Autos ohne Deckel an ihren Benzintanks. Sie müssen immer noch Kraftstoff in ihren Tank füllen, aber der einzige Weg, dies zu tun, besteht darin, Kraftstoff über das ganze Auto selbst zu sprühen, in der Hoffnung, dass zumindest etwas Benzin dort ankommt, wo es hin muss. “ Es ist machbar, aber sehr ineffizient und potenziell gefährlich.
Diese Analogie ist nicht perfekt, zeigt jedoch in gewisser Hinsicht den Unterschied zwischen der Wirkungsweise von Insulin bei Menschen ohne Diabetes und der Wirkungsweise bei Menschen mit Typ-1-Diabetes (T1D). Unser Körper ist das Auto, Insulin ist das Benzin, unsere Bauchspeicheldrüse ist die Kraftstoffpumpe an der Tankstelle und unsere Leber ist der Gastank.
Warum ist Insulin für Menschen mit Diabetes eine so knifflige Therapie? Die Antwort auf diese Frage beginnt mit dem Insulinmolekül selbst. Um dieses Molekül besser zu verstehen, müssen wir die Tatsache berücksichtigen, dass Insulin ein Hormon ist. Das Wort Hormon kommt von einem griechischen Wort, das bedeutet "In Bewegung setzen" und die Aufgabe eines Hormons besteht darin, mit bestimmten Rezeptoren auf bestimmten Zellen zu interagieren, wodurch diese Zellen sehr spezifische Aufgaben ausführen.
Bei einer Person ohne T1D produziert die Bauchspeicheldrüse Insulin. Die Hauptaufgabe von Insulin besteht darin, Leber-, Fett- und Muskelzellen anzuweisen, Glukose oder Zucker aus dem Blut zu entnehmen, um einen hohen Blutzuckerspiegel oder eine Hyperglykämie zu verhindern. Wenn die Bauchspeicheldrüse den Blutzuckerspiegel erkennt, gibt sie ihr Insulin direkt an die Leber ab. Bei einer Person ohne Diabetes wirken bis zu 80% des gesamten von der Bauchspeicheldrüse produzierten Insulins in der Leber, und als Reaktion auf dieses Insulinsignal speichert die Leber bis zu 65% der gesamten Glukose, die wir essen, und hält das Blut Glukosespiegel durch Dotierung nach einer Mahlzeit. Von dort aus hilft etwas Insulin den Muskel- und Fettzellen, Glukose aus dem Blutkreislauf aufzunehmen und ihnen Energie zu geben. Das Hormon Glucagon hat die gegenteilige Wirkung von Insulin; Seine Aufgabe ist es, die Leber anzuweisen, die gespeicherte Glukose freizusetzen, wenn der Blutzuckerspiegel aufgrund von Nahrungsmangel zu sinken beginnt, um eine Hypoglykämie zu verhindern.
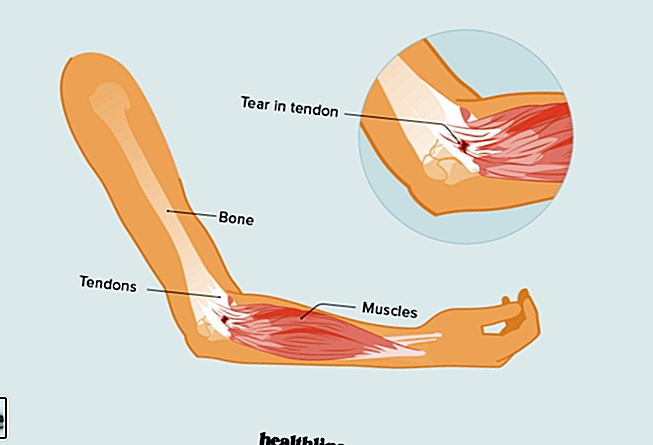
Bei Menschen mit T1D funktioniert dieses System jedoch nicht ordnungsgemäß. Da ihre Bauchspeicheldrüse kein Insulin produzieren kann, müssen sie es peripher unter die Haut injizieren, wo Fett- und Muskelzellen es aufsaugen, bevor es in die Leber gelangen kann. Peripher injiziertes Insulin bei Menschen mit Diabetes ähnelt eher dem Besprühen des Autos mit Benzin, was zu Insulintherapien führt, die ineffizient, mäßig wirksam und möglicherweise unsicher sind. Ohne Insulin kann die Leber Glukose nicht physiologisch speichern, was es für die Leber schwierig macht, Glukose in den Blutkreislauf freizusetzen, um Tiefs zu verhindern, und jede Möglichkeit, eine normale Blutzuckerregulation nachzuahmen, geht verloren.
Alle aktuellen Strategien zur Verbesserung des Lebens von Menschen mit T1D konzentrieren sich auf die Lösung dieses Kernthemas. Wir alle arbeiten auf unsere eigene Art und Weise daran, die Fähigkeit des Körpers wiederherzustellen, Glukose zu verwalten, ohne dass Menschen sie tatsächlich „verwalten“ müssen, sei es mit Technologien für künstliche Bauchspeicheldrüse, Insulinpumpen, angeschlossenen Insulinpens, kontinuierlichen Glukosemonitoren, Inselzelltransplantation oder Beta Zellregeneration, auf Glukose reagierende Insuline, schnellere Insuline, langsamere Insuline oder auf die Leber gerichtete Insuline.
In der Tat ist die Hauptprämisse all dieser Strategien zu den Glukosestoffwechsel in Gang setzen auf eine Weise, die uns aus dem Entscheidungsprozess heraushält. Unsere Freunde und Verwandten ohne T1D, die ihren Glukosespiegel nicht „kontrollieren“ müssen, haben diesen Luxus, weil Bauchspeicheldrüse, Leber, peripheres Gewebe und Insulin zusammenarbeiten - fast auf wundersame Weise.
Von Zeit zu Zeit werden in unseren Büros und Labors bei Diasome die Ausdrücke „iatrogene Hyperinsulinämie“ und „iatrogene Hypoglykämie“ verwendet, vielleicht weil sie uns schlau machen, aber vielleicht weil sie auch sehr aussagekräftige Begriffe für das Problem mit aktuellen Insulinen sind . "Iatrogen" ist ein medizinischer Begriff, der verwendet wird, um eine Therapie oder eine andere medizinische Intervention zu beschreiben, die bei der Behandlung einer Person tatsächlich Schaden anrichtet. Insulin ist die Postertherapie für das Wort „iatrogen“, da die derzeitige Insulintherapie häufig zu zu viel Insulin oder Hyperinsulinämie führt und zu viel Insulin im Verhältnis zu Glukose zu zu wenig Glukose oder Hypoglykämie führen kann.
Als Person, bei der vor etwas mehr als 25 Jahren selbst Typ-1-Diabetes diagnostiziert wurde, habe ich mein Berufsleben damit verbracht, Wissenschaftler und Kliniker zu unterstützen, die der Meinung sind, dass die Insulintherapie Pankreasinsulin imitieren sollte, das direkter in die Leber gelangt. Wir bezeichnen dies als "wo?" Frage: "Wohin geht Insulin nach der Injektion?" Ebenso wie der Standort alles in Immobilien ist, wo Insulin wirkt, ist es für die Entwicklung einer wirksamen Insulintherapie von entscheidender Bedeutung.
Warum funktioniert die Inselzelltransplantation? Weil es Insulin wiederherstellt in der Leber. Warum ist ein geschlossenes Dual-Insulin / Glucagon-System sinnvoller als ein reines Insulin-System? Weil ein duales Hormonsystem die starke Fähigkeit der Glukagonreaktion der Leber erkennt, Hypoglykämie entgegenzuwirken. Diese Technologien konzentrieren sich auf das Ziel der Wiederherstellung der normalen Physiologie, aber das fehlende Teil ist immer noch die Verfügbarkeit eines Insulins, das für Leberzellen spezifisch ist.
Interessanterweise dauerte es 50 Jahre nach der Entdeckung von Insulin, bis Forscher der Columbia University herausfanden, dass injiziertes Insulin die Leber nicht erreicht. Frustrierenderweise sind fast weitere 50 Jahre vergangen, und wir haben immer noch keine Insulintherapien, die die Leber in Bewegung setzen können, wie es normales Insulin tut.

Diasome repräsentiert ein Team von Wissenschaftlern, Physiologen, Formulierungschemikern, Diabetologen, Klinikern und Unternehmern, die sich alle dafür einsetzen, Patienten das erste auf die Leber ausgerichtete Insulin zu bringen. Wir glauben, dass eine Person mit Diabetes 'Bill of Rights damit beginnen würde, Zugang zu Insulintherapien zu haben, die die normale Physiologie wirklich imitieren, angefangen mit Insulinen, die die Dinge in der richtigen Menge und zur richtigen Zeit, aber vor allem in Bewegung setzen der richtige Ort.
Zu unseren Leitprinzipien gehört die Erkenntnis, dass Insulin sehr stark ist und dass alle injizierten Insuline auf die Leber abzielen sollten, da das gesamte Pankreasinsulin per Definition auf die Leber abzielt. Im Glukosestoffwechsel ist der Standort alles und bei Diasome #WeTellInsulinWhereToGo.